
Dolor lumbar: mitos y verdades
Por Lic. Santiago Demarchi
Si hoy saliéramos a la calle y eligiéramos diez personas sin dolor de espalda para hacerles una resonancia magnética, los resultados desafiarían nuestra lógica médica tradicional: tres o cuatro tendrían una hernia discal. A los 80 años, esa cifra alcanzaría el 96%. Esta desconexión entre lo que muestra la imagen y lo que siente el paciente nos obliga a hacernos una pregunta incómoda: ¿estamos tratando una columna o estamos tratando a una persona?
Durante décadas, la kinesiología se apoyó en un modelo lineal: “tienes una hernia (A), por lo tanto tienes dolor (B)”. Sin embargo, el trabajo de Natalia Bittencourt propone una visión distinta: las lesiones no responden a una única causa, sino a la interacción de múltiples variables dentro de Sistemas Complejos.
Desde esta perspectiva, el dolor lumbar no es una “pieza rota”, sino un estado emergente de un ecosistema que incluye genética, carga de entrenamiento, sueño, salud metabólica y contexto psicosocial. Como en cualquier sistema complejo, modificar un componente impacta en el conjunto. El cuerpo no funciona en compartimentos aislados.
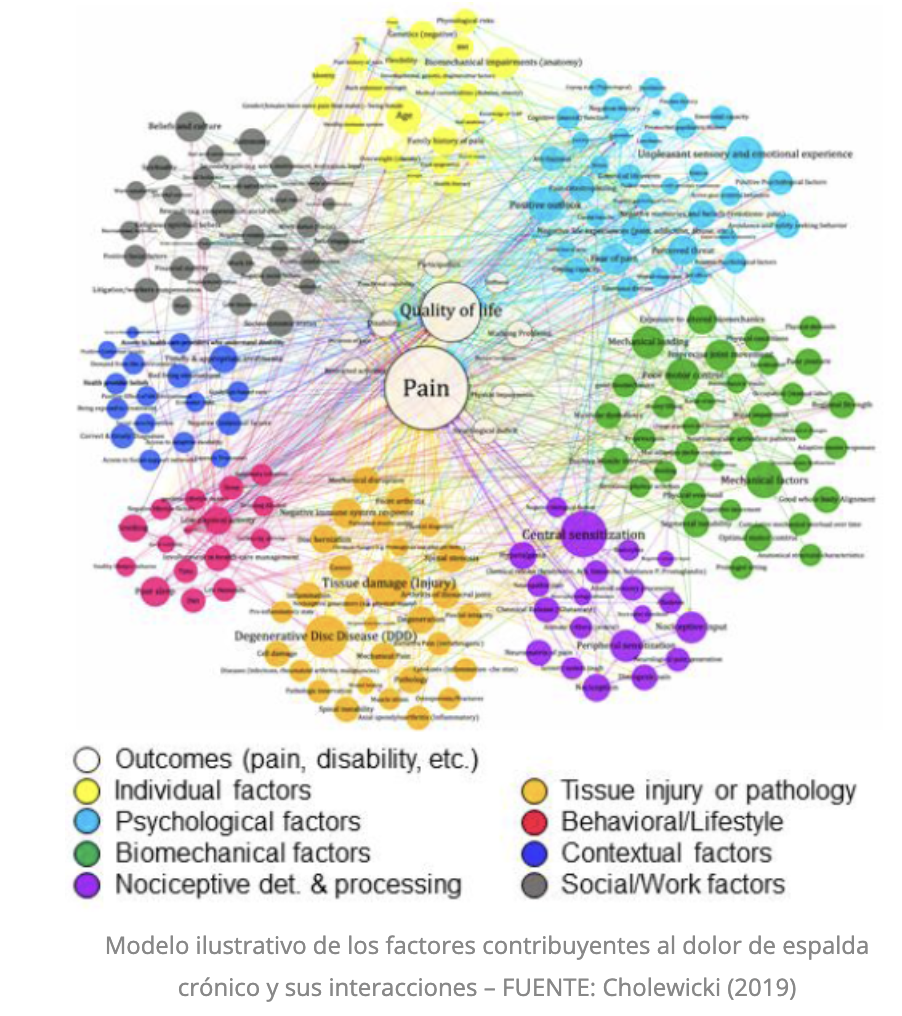
El estudio de Jacek Cholewicki (2019) ofrece una representación clara de esta complejidad: una red donde el dolor ocupa el centro de factores individuales, psicológicos, biomecánicos y sociales.
En ese mapa, el tejido —hernia o degeneración— es solo un nodo más. Variables como el miedo al movimiento, el entorno laboral o la sensibilidad del sistema nervioso central pueden influir tanto como la estructura física.
Uno de los mayores temores es que una hernia sea permanente. Sin embargo, el cuerpo dispone de un sistema de “limpieza” altamente eficaz. Cuando el material discal se extruye, el sistema inmunitario lo identifica como extraño y activa una respuesta inflamatoria que recluta macrófagos encargados de fagocitarlo.
La evidencia muestra que alrededor del 66% de las hernias se reabsorben espontáneamente (es decir, sin hacer absolutamente nada). Además, cuanto mayor es la hernia, mayor suele ser la probabilidad de regresión.
Como mencioné anteriormente, la evidencia científica demuestra que existe una relación directa entre el tipo de hernia y su probabilidad de regresión espontánea. Curiosamente, cuanto más grave o voluminosa parece la hernia en la imagen inicial, mayor es su tasa de curación sin cirugía, debido a una mayor exposición al torrente sanguíneo y, por ende, a las células inmunitarias.
Basándonos en la revisión sistemática de Chiu et al. (2015), estas son las probabilidades de regresión espontánea según la clasificación del tejido discal:
Este hallazgo es crucial para el empoderamiento del paciente: saber que el 96% de los secuestros (casos aparentemente graves) se reabsorben solos permite afrontar la rehabilitación con una mentalidad de resiliencia y confianza en la biología del propio cuerpo.
Durante décadas, la kinesiología y la ergonomía se centraron en la búsqueda de la “postura ideal”, bajo la premisa de que sentarse o pararse “mal” era el origen indiscutible del dolor lumbar. Sin embargo, la evidencia científica actual sugiere un cambio de paradigma: no existen posturas intrínsecamente dañinas, sino exposiciones prolongadas sin variación de carga.
Un estudio clave analizó la postura de 353 personas sin dolor y 83 con dolor de espalda utilizando sensores electrónicos flexibles de alta precisión. Los resultados derriban el mito de la corrección postural:
El problema no es la forma en que te sientas, sino cuánto tiempo permaneces allí sin moverte. De hecho, la ciencia ha demostrado que el riesgo de mortalidad y morbilidad asociado a pasar ocho horas sentado puede neutralizarse completamente con 60–75 minutos de actividad física diaria.
El cuerpo humano no es una estructura estática que deba ser “enderezada” mediante fajas o recordatorios constantes de “ponte derecho”. El hardware biológico no necesita ser corregido; necesita ser movido para distribuir las cargas y mantener la salud del tejido colágeno.
La propuesta de Peter O’Sullivan y su Cognitive Functional Therapy sostiene que el dolor es una experiencia procesada por el cerebro, modulada por creencias, estrés y contexto.
Elegir reposo absoluto ante el dolor favorece la desadaptación. Los tejidos colágenos —discos y ligamentos— necesitan carga para mantener su función. El reposo prolongado debilita. Como afirma O’Sullivan:
“El dolor de espalda no es un signo de daño, es un signo de sensibilidad”.
En su artículo Sticks and Stones, Michael Stewart y Stephen Loftus (2018) advierten que el lenguaje clínico no es neutral: puede ser terapéutico o iatrogénico.
Términos como “desgaste severo”, “disco deshidratado” o “inestabilidad” no producen daño mecánico, pero sí cognitivo. Funcionan como efecto nocebo, alimentando miedo, hipervigilancia y evitación del movimiento, factores más predictivos de cronicidad que muchos hallazgos en la resonancia.
La mayoría de los episodios de dolor lumbar, incluso asociados a hernias discales, tienden a resolverse espontáneamente si permitimos que la biología siga su curso sin amplificar el miedo.
Nuestra tarea es transformar el discurso de fragilidad en uno de resiliencia. No hablamos de un “disco roto”, sino de una estructura adaptable en una fase de mayor sensibilidad. Cuando el paciente deja de temer a su espalda, recupera libertad de movimiento.
Durante años se demonizó la flexión lumbar, especialmente combinada con rotación. Sin embargo, el anillo fibroso del disco está compuesto por láminas de colágeno orientadas en múltiples direcciones, diseñadas para tolerar cargas en distintos planos.
La anatomía no respalda la idea de una estructura frágil que “salta” con un movimiento normal.
El diagnóstico de Síndrome del Piramidal se utilizó durante décadas para explicar cualquier dolor glúteo irradiado. La hipótesis lineal asumía que el músculo piriforme comprimía al nervio ciático.
La evidencia actual indica que esta explicación es, en la mayoría de los casos, una simplificación excesiva. Las variaciones anatómicas del nervio ciático son frecuentes y no se correlacionan necesariamente con dolor.
El disco intervertebral es fibrocartílago vivo, compuesto por colágeno y agua. Como todo tejido conectivo, está sujeto al envejecimiento.
El envejecimiento no es patología.
Los cambios habituales incluyen:
Del mismo modo que aceptamos arrugas o canas como signos normales del paso del tiempo, deberíamos comprender que muchos hallazgos radiológicos son “arrugas internas”.
Un disco envejecido puede seguir siendo funcional si el sistema neuromuscular está bien adaptado. La imagen estática no define la capacidad de carga dinámica.
El abordaje actual del dolor lumbar prioriza el ejercicio físico bajo principios de sobrecarga progresiva, descanso y especificidad (SAID). No se trata solo de fortalecer, sino de restaurar confianza en el movimiento.
El reposo prolongado favorece la cronicidad. Los tejidos necesitan carga para mantener su integridad. La actividad temprana es protectora.
La terapia manual puede reducir dolor a corto plazo, pero su valor principal es facilitar el inicio del ejercicio. El enfoque de O’Sullivan integra modificación de creencias y conducta.
La mayoría evolucionan favorablemente sin cirugía. Esta debe reservarse para banderas rojas o déficits neurológicos progresivos.
El conocimiento reduce amenaza. Un paciente que entiende su dolor se mueve con mayor seguridad.
El profesional debe comunicar resiliencia, no fragilidad.
El dolor lumbar rara vez se debe a “músculos cortos”. La carga progresiva y el control motor suelen ser más efectivos que el estiramiento pasivo.
No existe superioridad clara. Su efecto es modulador y sintomático.
El uso crónico puede interferir con procesos inflamatorios necesarios para la reparación, incluida la reabsorción discal.
Mi filosofía de trabajo se aleja de la visión simplista del cuerpo como una máquina con piezas que se desgastan y se acerca a la comprensión del ser humano como un sistema dinámico complejo. En este ecosistema, el dolor no es solo un evento físico, sino una experiencia profundamente influenciada por el contexto, las emociones y, fundamentalmente, el conocimiento.
Una premisa que guía cada una de mis intervenciones es la profunda advertencia de Eccleston y Cromes:
“El dolor es un hábitat ideal para que las preocupaciones florezcan”. Si los profesionales de la salud no internalizamos esta realidad, corremos el riesgo de no ser conscientes del daño potencial de nuestras palabras. Sin saberlo, podemos terminar fertilizando el suelo vulnerable del dolor con términos que evocan fragilidad y miedo.
En mi modelo, la modificación del lenguaje no es un accesorio, es una intervención clínica central. Sustituir términos iatrogénicos como “desgaste” o “disco roto” por conceptos de “adaptación” y “resiliencia” es el primer paso para despojar al dolor de su etiqueta de amenaza y devolverle al paciente su seguridad.
Mi metodología se estructura como un sistema circular donde cada componente retroalimenta al núcleo central: el movimiento con propósito.
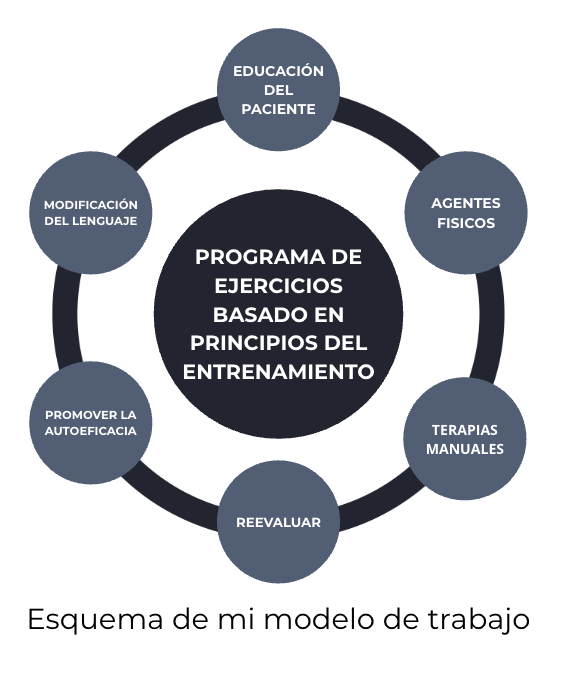
El eje de la recuperación es la carga gradual y sistemática.
La educación es el catalizador que permite que el ejercicio sea efectivo.
En mi modelo, estas herramientas tienen un rol específico: son abridores de ventanas.
Dado que el dolor es dinámico y multicausal, mi modelo exige una supervisión continua.
Este modelo de trabajo no busca simplemente “tapar” un síntoma, sino transformar el hábitat del paciente. Al limpiar el suelo de las preocupaciones y nutrirlo con capacidad y confianza, permitimos que lo que florezca no sea el dolor, sino la libertad de movimiento.